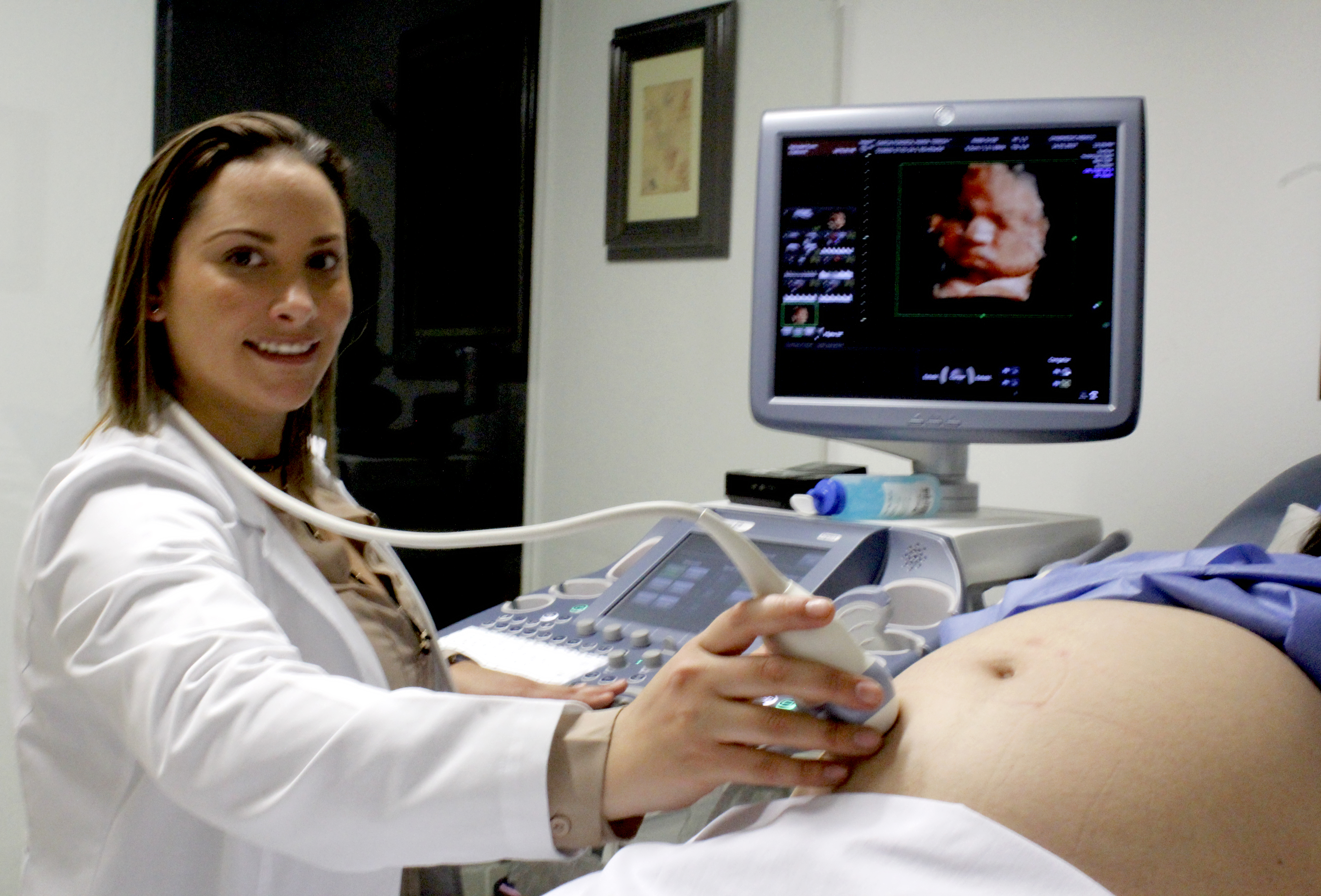
La Medicina Materno Fetal, se especializa en el manejo del embarazo de alto riesgo ya sea por condición materna o fetal; con un enfoque amplio en el conocimiento de las complicaciones obstétricas y sus efectos sobre la madre y el feto.
Los especialistas en Medicina Materno Fetal, son médicos especializados en el manejo de la mujer embarazada que cuenta con una enfermedad pre-existente (enfermedad cardíaca o renal, enfermedades autoinmunes, hipertensión, diabetes, trombofilia), o que está en riesgo de complicaciones relacionadas con el embarazo (parto prematuro, preeclampsia, y embarazos gemelares), así como mujeres embarazadas con fetos en riesgo debido a anomalías cromosómicas o anomalías congénitas, enfermedad materna, infecciones, enfermedades genéticas y alteraciones del crecimiento fetal.
Tenemos una formación amplia en el diagnóstico prenatal utilizando el ultrasonido y diferentes pruebas para la detección de problemas fetales; sabiendo que todas las mujeres embarazadas tienen riesgo o probabilidad de que su bebé presente alguna alteración. Tratamos dos pacientes al mismo tiempo; tanto a la madre como al bebé, logrando el mejor resultado posible.
Embarazo de alto riesgo
El término “alto riesgo” es un término usado para describir un embarazo en el que la paciente tiene una enfermedad preexistente, o ha experimentado complicaciones durante el embarazo o el parto que aunadas a factores genéticos, ambientales e individuales, incrementan el riesgo de complicaciones en el embarazo actual.
Los embarazos de alto riesgo ameritan una vigilancia individualizada y siempre contemplando a dos pacientes, tanto la madre como a el bebé.
Defectos congénitos
Se denominan también defectos de nacimiento, trastornos congénitos o malformaciones congénitas. Se trata de anomalías estructurales o funcionales, que ocurren durante la vida intrauterina y se detectan durante el embarazo, en el parto o en un momento posterior de la vida. Son originados por causas genéticas y ambientales. Alrededor del 2 – 3% de los recién nacidos vivos presentan algún tipo de anomalía congénita.
El Diagnóstico Prenatal son todas aquellas acciones prenatales que tienen por objetivo el diagnóstico de un defecto congénito.
Diagnóstico prenatal
La medicina Materno Fetal, mediante determinadas técnicas de diagnóstico prenatal, nos permite identificar en el transcurso del embarazo, pacientes con alta probabilidad de complicaciones tanto maternas como fetales, detectar defectos congénitos en el bebé así como alteraciones cromosómicas; brindando la posibilidad de tomar las medidas más adecuadas, tanto durante el embarazo como durante el parto para evitar riesgos innecesarios a la madre y su hijo.
Utilizamos diferentes técnicas de Diagnóstico Prenatal. Mediante las llamadas “Técnicas no invasivas de Diagnóstico Prenatal”, se seleccionan la llamada “población de riesgo” para un determinado defecto congénito, anomalía cromosómica o posible complicación materna y en entre éstas técnicas contamos con la historia clínica, pruebas de sangre, ultrasonido y diversos test combinados.
Si finalmente se obtiene un resultado de “riesgo alto” para dichas condiciones, dependiendo del caso, se ofrecen desde medidas preventivas, una vigilancia más estrecha y en el caso de alteraciones cromosómicas, la posibilidad de realizar las llamadas “Técnicas Invasivas de Diagnóstico Prenatal”, que nos brindarán un diagnóstico certero de la condición del bebé.
Siempre trabajamos en conjunto con tu Ginecólogo y Obstetra, con el fin de plantear el mejor seguimiento, vigilancia y establecer el manejo más apropiado para tu situación.
TECNICAS NO INVASIVAS DE DIAGNÓSTICO PRENATAL
Los estudios que ofrecemos como parto del diagnóstico prenatal de tu bebe son:
ULTRASONIDO
El ultrasonido de segundo Nivel, realizado por Médicos Materno Fetales, es un estudio detallado que no solo evalúa el crecimiento de tu bebé, nos permite observar y llevar un seguimiento del desarrollo fetal, brindando tranquilidad a la paciente y a tu médico. Debe practicarse por personal especialmente calificado, preparado y acreditado para este tipo de ultrasonidos. Igualmente se requieren equipos de alta resolución que nos permiten descubrir detalles muy precisos de toda la anatomía fetal.
En la población obstétrica de bajo riesgo la recomendación es realizar tres evaluaciones en el primero, segundo y tercer trimestre, con objetivos específicos diferentes en cada etapa.
ULTRASONIDO DE PRIMER TRIMESTRE TEMPRANO ( EMBARAZOS MENOR A 11 SEMANAS)
Permite:
Visualizar el saco gestacional donde se encuentra tu bebé y su ubicación dentro del útero.
Visualizar la frecuencia cardiaca de tu bebé..
Confirmar las semanas de embarazo.
Revisar el entorno del mismo (estado del útero y ovarios).
ULTRASONIDO DE PRIMER TRIMESTRE (11 A 13.6 SEMANAS)
Permite:
Conocer las semanas de gestación mediante la medición de tu bebé, lo que se conoce como Longitud Cráneo-Caudal (LCC).
Detección temprana de malformaciones fetales mayores.
Medición de la “Translucencia Nucal”, que consiste en una acumulación de líquido por detrás de la cabeza del bebé, la cual si supera ciertas dimensiones, existe una alta probabilidad para que el bebé tenga una alteración cromosómica, defectos congénitos cardiacos o que el embarazo tenga un resultado perinatal adverso.
Medición de otros marcadores como el Hueso Nasal, Ductus Venoso y Regurgitación Tricuspídea, que al encontrarse alterados elevan la probabilidad de alteraciones cromosómicas y defectos cardiacos congénitos.
En el caso de embarazos multiples; podemos determinar el número de fetos, la corionicidad (número de placentas) y amniocidad (número de bolsas amnióticas).
Predicción de Preeclampsia (elevación de la presión arterial en el embarazo), Restricción de Crecimiento Intrauterino y Parto Pretérmino.
ULTRASONIDO DE SEGUNDO TRIMESTRE ESTRUCTURAL O MORFOLÓGICO (18 A 24 SEMANAS)
Permite:
Realizar una evaluación detallada de cada estructura del bebé (corazón, cerebro, cara, columna vertebral, extremidades, etc) en busca de malformaciones.
Determinar la posición de la placenta.
Determinar la cantidad de líquido amniótico.
Vigilar el crecimiento fetal.
Búsqueda intencionada de anomalías estructurales fetales y marcadores ultrasonográficos de cromosomopatía.
Medición de la longitud cervical con el fin de predicción de parto pretérmino.
ULTRASONIDO DE TERCER TRIMESTRE
Permite:
Evaluación de la curva de crecimiento fetal.
Confirmar la ausencia de alteraciones que se pueden valorar a mayor edad gestacional.
Valoración de líquido amniótico.
Seguimiento de condiciones patológicas fetales ya documentadas.
ECOCARDIOGRAFÍA FETAL
Cuando hay motivos para creer que puede existir un riesgo adicional de alteraciones congénitas cardíacas, ya sea por ingestión de determinados fármacos, antecedentes o infecciones, padres portadores de cardiopatía, diabetes en la madre, así como el antecedente de una Translucencia Nucal aumentada en primer trimestre y otras indicaciones bien establecidas; es preciso practicar una ECOCARDIOGRAFÍA FETAL.
La Ecocardiografía Fetal es el estudio detallado de la anatomía cardiaca fetal que tiene por objetico el diagnóstico de malformaciones cardiacas congénitas de forma temprana con el fin de poder ofrecer un tratamiento adecuado en el caso de que se tenga esa posibilidad.
NEUROSONOGRAFÍA FETAL
En el caso de sospecha de patología del sistema nervioso central es posible la realización de una NEUROSONOGRAFÍA FETAL (ecografía centrada en el estudio del cerebro y sistema nervioso central del feto).
ULTRASONIDO 3D Y 4D
De forma electiva o en determinadas circunstancias la ecografía 2D puede complementarse con la ECOGRAFÍA TRIDIMENSIONAL (3D), que permite la reconstrucción del feto en los tres planos del espacio. Puede facilitar el diagnóstico de algunas malformaciones.
PRUEBAS DE SANGRE MATERNA
ADN fetal en sangre materna: Se realiza a partir de la semana 10, con la capacidad de conocer en 2 semanas el riesgo de padecer la Trisomía 21 (Síndrome de Down), la Trisomía 18 (Síndrome de Edwards) y la Trisomía 13 (Síndrome de Patau) y anomalías relacionadas con los cromosomas X y el Y, como el Síndrome de Turner y el Síndrome de Klinefelter. Con una simple toma de la sangre de la madre, se obtiene una cantidad de ADN fetal que se puede identificar y cuantificar mediante un proceso tecnológico avanzado. La tasa de detección es muy alta, superior al 99%. En caso de un resultado anormal con sospecha de alteración cromosómica es necesario realizar la confirmación del diagnóstico por medio de una técnica invasiva de diagnóstico prenatal.
Doble Marcador: Prueba de sangre que se realiza entre la semana 9 y 12, se cuantifican dos proteínas del embarazo llamadas Beta-HCG y la PAPP-A (proteína plasmática asociada al embarazo). El aumento o disminución de estas proteínas, se relaciona con la probabilidad de que el bebé tenga alguna alteración cromosómica. Esta prueba por si sola, tiene una tasa de detección de alrededor 50 a 70%.
Cuádruple Marcador: Prueba de sangre que se realiza en el segundo trimestre entre las semana 16 a 21.6 de gestación donde se cuantifican cuatro proteínas llamadas HCG Libre, Inhibina A, Estriol no Conjugado y Alfafetoproteina. El aumento o disminución de estas proteínas, se relaciona con la probabilidad de que el bebé tenga alguna alteración cromosómica. Esta prueba por si sola, tiene una tasa de detección de alrededor 50 a 70%.
ESTUDIOS COMBINADOS
Consiste en la combinación del ultrasonido de primer trimestre realizado entre la semana 11 a 13.6 de gestación y la prueba de sangre de doble marcador (Beta-HCG y la PAPP-A). Permite en conjunto realizar un cálculo de riesgo de alteración cromosómica (especialmente del Síndrome de Down). Los resultados tienen una tasa de detección cercana a un 90%.
TEST DE PREDICCIÓN DE PREECLAMPSIA
Este estudio se debe realizar en el primer trimestre del embarazo entre las semanas 11 y 14. Nos ayuda a predecir el riesgo de padecer Preeclampsia severa por medio de una muestra de sangre. Tasa de detección del 90%.
TECNICAS INVASIVAS DE DIAGNÓSTICO PRENATAL.
Biopsia de Vellosidades Coriales
La biopsia corial es una técnica de diagnóstico prenatal que consiste en la obtención de una muestra de placenta (vellosidades coriales), obtenida habitualmente por vía transcervical, para el estudio de los cromosomas fetales (cariotipo). Esta técnica permite obtener un resultado preliminar en 48 horas (mediante una técnica denominada QF-PCR) y un resultado definitivo en una semana (mediante una técnica de cultivo celular). La biopsia corial debe realizarse entre las semanas 10 y 13 de gestación, preferentemente alrededor de las semanas 11 y 12.
Amniocentesis
Es una técnica invasiva con la que a través de una aguja muy fina guiada por ultrasonido entramos al útero o matriz y tomamos líquido amniótico de la bolsa donde está tu bebé. Al obtener líquido amniótico se envía a un laboratorio de Genética donde se buscan células fetales y se obtiene la información genética de tu bebé. Se puede realizar a partir de la semana 16, con el objetivo de diagnosticar enfermedades fetales. De esta manera se pueden diagnosticar anomalías cromosómicas (como por ejemplo el Síndrome de Down) y gran número de enfermedades genéticas, metabólicas o infecciosas. La amniocentesis está indicada en aquellas situaciones en las que exista un aumento en el riesgo de enfermedades cromosómicas, genéticas o infecciosas en la gestación.
En los últimos años, y debido fundamentalmente a los avances tecnológicos, ha aumentado el número de enfermedades prenatales que se pueden diagnosticar. Así mismo, también ha mejorado el tiempo de espera de los resultados. En efecto, actualmente se dispone de técnicas como la QFPCR, que permite descartar en 24-48 horas algunas de las anomalías cromosómicas más frecuentes (entre ellas el Síndrome de Down).
En ambas técnicas comentadas y en determinados casos, la Biopsia Corial y Amniocentesis, pueden completarse un estudio más extenso y en profundidad, mediante la técnica molecular más novedosa: el Array-CGH (Microarreglos). Es la forma más segura y eficaz de analizar el genoma completo de un individuo, en busca de alteraciones de ganancia o pérdida de material genético. Se viene aplicando, no sólo en diagnóstico prenatal y en el diagnóstico preimplantacional, sino en el campo de la Genética Clínica: cáncer, retraso mental y síndromes congénitos polimalformativos.
Cordocentesis
Es la obtención de sangre fetal, mediante la punción de un vaso umbilical guiada por ecografía. Se practica a partir de la semana 19-20. Es una técnica con indicaciones mucho más selectivas, siendo útil para el estudio rápido de cromosomas fetales y para confirmar infecciones o enfermedades graves del feto.
Es especialmente valiosa en gestaciones en las que hay un riesgo de trastorno hematológico fetal (anemias, trombocitopenias) en cuyo caso la sangre fetal es una fuente insustituible de información. El inconveniente es que los fracasos en la obtención de la sangre suelen ser altos y la tasa de pérdidas fetales se sitúa alrededor del 2% e incluso más.
Asimismo, ante la sospecha o el diagnóstico prenatal de un posible defecto congénito, en nuestro centro ofrecemos la posibilidad de un asesoramiento multidisciplinar con la colaboración de diferentes especialistas implicados en el consejo prenatal y postnatal (pediatras, genetistas, cardiólogos pediatras, neonatólogos, etc). La posibilidad de obtener un adecuado diagnóstico prenatal permite plantear las condiciones más favorables para un óptimo resultado perinatal, así como un asesoramiento sobre las posibilidades de repetición de dicha condición en gestaciones futuras.
Cardiopatías congénitas
Las cardiopatías congénitas son defectos estructurales (anatómicos) del corazón presentes desde el nacimiento. Son el resultado de una alteración durante el desarrollo del corazón poco después de la concepción y, a menudo antes de que la madre es consciente de que está embarazada.
Un corazón normal tiene cámaras, válvulas, arterias y venas que en conjunto forman un patrón circulatorio; cuando todas estas estructuras funcionan correctamente, la sangre es bombeada por el corazón, a los pulmones para oxigenarse y posteriormente es enviada al resto del cuerpo para la entrega de oxígeno. Si estas estructuras están malformados, este patrón de circulación puede verse afectado.
Los defectos cardiacos congénitos varían en severidad desde leves, tales como “huecos” entre las cámaras del corazón, hasta malformaciones muy graves, como la ausencia completa de una o más cámaras o válvulas. Algunos requieren reparación quirúrgica al nacimiento y algunos pueden desaparecer por sí mismos con el tiempo. Un equipo multidisciplinario que incluya un médico materno fetal, un cardiólogo pediatra, un genetista y neonatólogo, serán capaces de brindar un pronóstico en cuanto a la gravedad de los defectos del corazón de su bebé.
¿Quién está en riesgo de tener un hijo con un defecto congénito del corazón?
Cualquier mujer puede tener un hijo con un defecto congénito del corazón. De 1.000 nacimientos, al menos 8 bebés tendrán algún tipo de trastorno congénito del corazón, la mayoría de los cuales son leves. Si la madre o el padre tuvieron un defecto congénito del corazón o si ya han tenido un bebé con un defecto, el riesgo de tener un bebé con la enfermedad cardíaca puede ser mayor.
¿Por qué ocurren los defectos congénitos del corazón?
La mayoría de las veces desconocemos su causa. Aunque algunos defectos se presumen tienen una base genética, pudiéndose heredar o apareceré a partir una mutación nueva; sólo unos pocos genes se han relacionado con la presencia de defectos cardíacos. En ocasiones la ingesta de algunos medicamentos, y la aparición de algunas infecciones durante el embarazo, así como enfermedades de la madre como es el caso de la Diabetes Mellitus, pueden causar este tipo de defectos. Así, que son probablemente debido a una combinación de múltiples factores genéticos y ambientales.
¿Cómo puedo saber si mi bebé tiene un defecto congénito del corazón?
Durante el embarazo es necesario hacer ultrasonidos especialmente durante le primer y segundo trimestre, específicamente entre la semana 11 a 14 y posteriormente preferentemente entre la semana 20 a 22. Durante el ultrasonido de primer trimestre se realiza la medición de una acumulación de líquido detrás de la nuca del feto llamada “Translucencia Nucal”, la cual al ser de una medida mayor a la población normal, pone al bebe en riesgo de anomalías cromosómicas, así como defectos cardiacos. Durante el ultrasonido de segundo trimestre llamado “morfológico o estructural”, se realiza la revisión detallada del corazón con el fin de detectar cualquier anomalía cardiaca. Si durante alguno de estos estudios se detecta una probabilidad alta de defecto cardiaco o se observa alguna alteración es necesaria hacer una revisión más detallada de la anatomía cardiaca así como de su función por medio de una Ecocardiografía Fetal.
¿En que consiste la Ecocardiografía Fetal y como se realiza?
La Ecocardiografía Fetal, es un ultrasonido detallado del corazón del bebé antes de que nazca. Por medio del ultrasonido somos capaces de observar la anatomía cardiaca y determinar la función del corazón fetal. No se requiere una preparación especial para realizarlo y existen dos momentos en los que se puede realizar: alrededor de la semana 14 a 16 que sería en una etapa precoz o en etapas posteriores preferentemente después de la semana 20 de gestación. El examen se realiza generalmente por un médico materno fetal especializado en evaluación cardiaca o por un cardiólogo pediatra que se especializa en la enfermedad cardíaca congénita del feto. Hay dos maneras de realizar un ecocardiograma fetal: vía abdominal, que es la forma más común y la vía vaginal. Ambas pruebas no son dolorosas y no causa ningún daño al feto. La prueba dura un promedio de 45-120 minutos, dependiendo de la complejidad del corazón del bebé.
¿En qué momento se me entrega el resultado de la Ecocardiografía Fetal?
En el momento de terminar el estudio se determinará si se trata de un estudio normal o anormal. En caso de ser normal, puede recibir el alta, o se le indicará tener una repetición del estudio antes o después del nacimiento dependiendo de la razón por la cual se realizó el estudio en primer lugar. Algunos problemas, como el lupus materno requieren varios estudios durante todo el embarazo incluso si el primero es normal. En ocasiones no es posible visualizar alguna estructura del corazón por la posición fetal o por tratarse de una edad gestacional temprana, lo que requerirá que se cite nuevamente para otra evaluación. Incluso en el caso de que un estudio de calidad se reporte como normal, es necesario explicar que no todos los problemas del corazón pueden descartarse; y esto se debe a que la circulación en el feto es diferente que después del nacimiento. Además, muy pequeños agujeros entre las cámaras inferiores del corazón son difíciles de ver por ultrasonido. Sin embargo, teniendo en cuenta la circulación fetal normal, es posible proporcionar una buena noticia con gran autoridad en el caso de una Ecocardiografía Fetal normal.
En caso de encontrar alguna alteración estructural o funcional del corazón fetal, es necesaria una evaluación multidisciplinaria a cargo de médicos materno fetales, cardiólogos pediatras, genetistas y neonatólogos con el fin de brindar una explicación detallada del diagnostico, pronostico y posible tratamiento en la vida fetal o al nacimiento. En algunos casos es necesario realizar mas estudios para determinar la posible causa del defecto congénito cardiaco.
¿En quién está indicado realizar un Ecocardiograma Fetal?
Se recomienda para las siguientes mujeres embarazadas:
- Si un familiar de primer grado ha sido diagnosticado con un defecto congénito del corazón (madre, padre o hermano del bebe).
- Si hay un historial familiar de trastornos que se transmiten de generación en generación, como el síndrome de Marfan o la esclerosis tuberosa.
- Si el bebé ha sido diagnosticado con una anomalía genética que incluye los trastornos con número anormal de cromosomas, como Síndrome de Down.
- Si la madre ha tomado medicamentos que se sabe pueden causar defectos congénitos del corazón (alcohol, fármacos anticonvulsivantes, litio, antidepresivos, ansiolíticos, ácido retinoico).
- Si la madre tiene problemas específicos de salud como la diabetes, fenilcetonuria o enfermedades autoinmunes como el lupus eritematoso sistémico.
- Si la madre tuvo infecciones específicas durante el embarazo (TORCH: toxoplasma, varicela, sífilis, rubeola, citomegalovirus y herpes virus, así como Parvovirus B19 y Coxsackie).
- Si durante un ultrasonido de rutina se sospecha una anomalía cardíaca.
- Si durante el ultrasonido de primer trimestre de las 11 a 14 semanas, se obtuvo una medición de la Translucencia Nucal aumentada o un Ductus venoso con onda a reversa.
- Si durante un ultrasonido de rutina se observan anomalías fuera del corazón del feto, como exceso de líquido alrededor de los pulmones o el corazón o una anormalidad de otro órgano, como los riñones o el cerebro; o si la frecuencia cardíaca fetal es anormal.
- Si se trata de un embarazo gemelar monocorial (una sola placenta).
¿Qué hacer si a mi bebé le detectan un defecto congénito del corazón?
El hallazgo de un defecto cardíaco en el feto tiene implicaciones importantes para la vigilancia del embarazo, la planificación del nacimiento, y el diagnóstico de otras anomalías asociadas. La ecocardiografía fetal puede ayudar a detectar anomalías cardíacas fetales antes del nacimiento, lo que permite una intervención médica o quirúrgica más rápida una vez que nazca el bebé, si es necesario. Esto mejora las posibilidades de supervivencia de los bebés con defectos cardíacos graves. Algunos defectos cardíacos no requieren intervención inmediata y el bebé puede ser vigilado al nacimiento sin tratamiento. Otros defectos son más graves y requieren que el nacimiento sea en un hospital con servicio de cirugía cardíaca pediátrica para su evaluación inmediata al nacimiento. En todos los casos, estos problemas deben ser discutidos y planeados durante las visitas de la ecocardiografía fetal.
¿Existe algún tratamiento o cirugía antes del nacimiento del bebé con un defecto cardiaco congénito?
Existen defectos congénitos cardiacos relacionadas con alteraciones en el ritmo cardíaco, en donde algunos medicamentos dados a la madre pudieran mejorar la frecuencia cardiaca fetal y prevenir complicaciones fetales. En el momento actual, la cirugía cardíaca fetal se limita a un pequeño número de condiciones y la eficacia no ha sido demostrada. El médico materno fetal, junto con el cardiólogo pediatra puede proporcionar información acerca de si el feto es un candidato potencial para la intervención fetal, describir los posibles beneficios y riesgos (tanto para usted como para el feto), y ayudar a proporcionar una derivación a un centro de cirugía fetal.
¿Qué tratamiento necesitará mi bebé al nacer?
No todos los bebés con defectos congénitos del corazón requieren tratamiento. Algunos sólo pueden ser observados y visitar regularmente a el cardiólogo. En otros casos, la cirugía o un cateterismo cardíaco pueden ser necesarias para reducir los efectos y/o reparar el defecto.
¿Cómo afectará a mi hijo el tener un defecto cardiaco del corazón?
Prácticamente todos los niños con defectos simples sobreviven hasta la edad adulta. A pesar de que en algunos casos existe limitación para realizar ejercicio, la mayoría de las personas pueden llevar vidas normales o casi normales. Para las lesiones más complejas, las limitaciones son más comunes. Algunos niños con cardiopatía congénita tienen retraso en el desarrollo u otras dificultades de aprendizaje.
Pruebas de vigilancia fetal
Prueba Sin Estrés
La prueba sin estrés se realiza con un cardiotocográfo, que es un aparato que registra simultáneamente la frecuencia cardiaca fetal, los movimientos fetales y las contracciones uterinas; con lo cual evaluamos el estado del bebé. Su evaluación permite corroborar bienestar
Perfil Biofísico
El perfil biofísico permite estudiar aspectos del comportamiento fetal que son representativos de la cantidad de oxígeno que llega a sus diferentes órganos, entre ellos el cerebro. Se evalúan los movimientos respiratorios, movimientos fetales, tono fetal, frecuencia cardiaca fetal y cantidad de líquido amniótico mediante la visulización ultrasonografica de tu bebe en aproximadamente 30 minutos
Vigilancia Fetal con Doppler
El estudio doppler es una aplicación agregada al ultrasonido que permite evaluar la resistencia que tienen el paso de la sangre a través de vasos sanguíneos maternos y fetales y nos brinda información sobre los flujos arteriales y venosos observando la circulación en diversos territorios vasculares y valorar si existen alteraciones hemodinámicas asociadas a la insuficiencia placentaria y/o a la respuesta adaptativa del feto (territorio útero-placentario, feto-placentario y fetal) que se encuentra comprometido. Es un estudio que permite al médico y los padres dar un vistazo a los territorios maternos, placentarios y fetales y garantizar en muchos casos bienestar del o los bebes
Interconsulta embarazo de alto riesgo y genética
- Enfermedades Maternas.
- Enfermedades Fetales.
- Consulta Preconcepción.
- Asesoramiento en Terapia Fetal.
- Asesoramiento Genético.